Faut-il tout dire au patient en fin de vie ? Vérité et mensonge dans la relation de soin
Dans les couloirs d’un service de soins palliatifs, entre une famille qui chuchote et un patient qui n’ose pas poser la question qui lui brûle les lèvres, se joue chaque jour une tension éthique profonde : faut-il dire la vérité au patient en fin de vie ? Toute la vérité ? Et si oui, comment, à qui, et quand ?
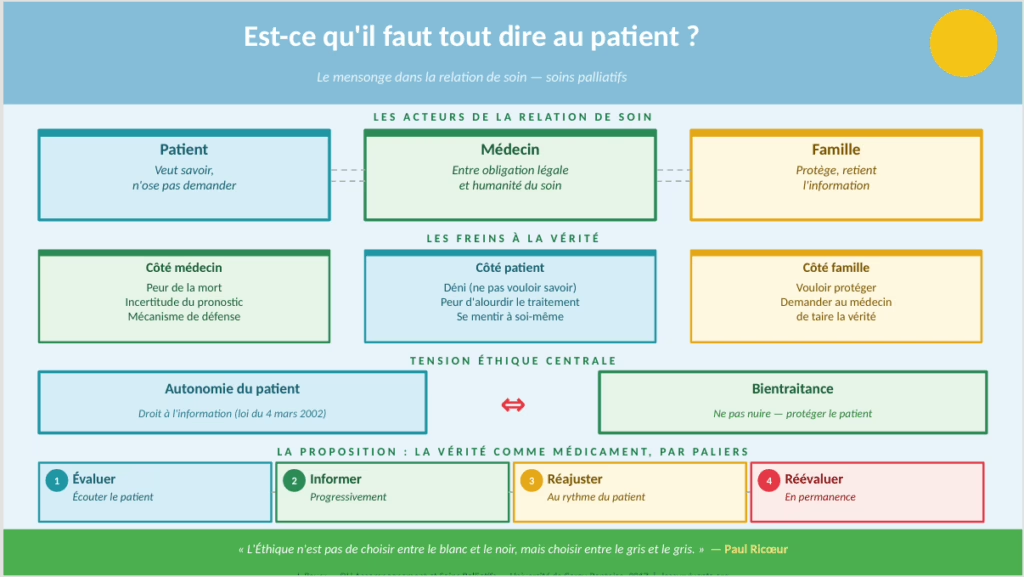
Le droit à l'information du patient : ce que dit la loi française
La loi du 4 mars 2002 est claire : tout patient a le droit d’être informé sur son état de santé, de manière loyale et appropriée. Ce droit n’est pas une option. Il conditionne la capacité du patient à prendre les décisions qui le concernent y compris les plus intimes, celles de fin de vie.
Pourtant, sur le terrain, la réalité est bien plus nuancée. L’anthropologue Sylvie Fainzang, dans son étude La relation médecins-malades : information et mensonge, met en évidence un paradoxe troublant : les médecins affirment que les patients ne veulent pas savoir, tandis que ces mêmes patients se plaignent qu’on ne leur dit rien. Deux perceptions radicalement opposées, coexistant dans le même couloir, parfois dans la même chambre.
Pourquoi les soignants choisissent parfois le silence
Le mensonge, par action ou par omission, n’est pas d’abord une stratégie cynique. C’est souvent un réflexe de protection. Face à la mort imminente d’un patient, face à l’impuissance du soignant, le silence devient un refuge.
Comme le formule Moley Massol : « le mensonge a pour objectif avoué de préserver le malade, mais en réalité il préserve le médecin ». Une phrase qui peut faire mal et qui mérite d’être entendue sans jugement, car elle dit quelque chose de profondément humain sur ce que vivent les soignants confrontés chaque jour à la mort.
La famille, troisième acteur du silence en fin de vie
Le mensonge ne vient pas que des soignants. Il circule entre tous les acteurs de la relation de soin.
Le patient lui-même se tait. Il n’ose pas mentionner ses nouveaux symptômes, de peur que le médecin n’en tire un diagnostic plus sombre. Il pratique parfois le déni, cette façon de savoir sans vouloir savoir, qui est aussi une forme de survie psychique.
La famille intervient souvent pour demander qu’on ne dise rien. Par amour, par peur de voir s’effondrer celui qu’elle aime. Une fille téléphone à l’oncologue avant la consultation de son père pour lui demander de taire les métastases. Un fils et sa sœur ne révèlent pas à leur mère de 88 ans l’aggravation de son état, « par peur qu’elle ne tienne pas le coup moralement ».
Ces gestes sont des gestes d’amour. Mais ils ont un coût : celui de priver le patient de sa propre mort, de lui retirer la possibilité de dire au revoir, de régler ses affaires, de choisir.
La vérité peut aussi être un soulagement
Car la vérité, quand elle arrive, peut libérer. Une patiente opérée du côlon raconte avoir mis six jours à faire parler son chirurgien, avant qu’il lui dise enfin : « C’est foutou, faut passer aux soins palliatifs. » Et elle ajoute : « C’est très bien. J’ai pu mettre au clair mes affaires, faire des donations, répartir mon argent. C’est parfait. »
La vérité, même brutale, peut redonner au patient le sentiment d’être sujet de sa propre vie et non spectateur impuissant de ce qui lui arrive.
La vérité comme soin : une approche graduelle et humaine
Faut-il alors tout dire ? La réponse honnête est : ni tout, ni jamais rien.
La vérité en fin de vie n’est pas un interrupteur que l’on actionne ou que l’on coupe. C’est un processus, une relation, un rythme à trouver ensemble. Plusieurs soignants et chercheurs proposent une image forte : la vérité devrait être administrée comme un médicament, par paliers en évaluant ce que le patient peut recevoir, en informant progressivement, en se réajustant à son rythme.
Comme l’écrit Nathalie Clément Hryniewicz : « Ce n’est pas tout de dire la vérité toute la vérité n’importe quand comme une brute ; l’articulation de la vérité veut être graduée. »
Ruszniewski et Rabier décrivent cette relation comme une danse : « le médecin accompagne le patient dans ce cheminement. Les annonces structurent cette route, marquent les carrefours. Suivant les patients, le cheminement peut s’accélérer, se ralentir, faire du sur place, bégayer puis repartir. »
Ce que cela implique pour la formation des soignants
Cela demande aux soignants une compétence qui ne s’apprend pas dans les seuls cours de médecine : l’écoute fine, la capacité à déceler si un patient pose une vraie question ou cherche simplement à être rassuré, à percevoir le moment où le déni commence à se fissurer.
Former les futurs médecins à cette dimension humaine du soin, par des jeux de rôle, des ateliers d’éthique, des espaces de parole, n’est pas un luxe. C’est une nécessité.
Et pour ceux qui exercent déjà : se demander honnêtement, lorsqu’on choisit de taire quelque chose, si c’est pour le patient ou pour soi-même, c’est peut-être l’un des actes éthiques les plus exigeants du métier.
Questions fréquentes sur la vérité en fin de vie
Un médecin a-t-il le droit de ne pas dire la vérité à un patient ?
Légalement, non. Depuis la loi du 4 mars 2002, tout patient a le droit d’être informé sur son état de santé de manière loyale et appropriée. En pratique, la manière de dire, le rythme et le moment restent à l’appréciation du soignant, en tenant compte de ce que le patient est en mesure de recevoir.
Comment annoncer un pronostic grave sans brutaliser le patient ?
Les spécialistes recommandent une approche graduée : informer par étapes, évaluer ce que le patient souhaite vraiment savoir, et rester attentif aux signaux non verbaux. La vérité s’administre comme un soin, avec précaution, progressivité et présence.
Faut-il respecter la demande de la famille de ne rien dire ?
La famille peut exprimer ses inquiétudes, et elles doivent être entendues. Mais le droit à l’information appartient au patient, pas à sa famille. Le rôle du soignant est de trouver un chemin qui respecte à la fois le patient et l’entourage, sans pour autant priver le premier de sa propre vérité.
Le silence est-il toujours un mensonge ?
Non. Il existe une différence entre le silence temporaire, le temps que le patient soit prêt, et le mensonge actif ou l’omission délibérée qui prive durablement le patient d’informations essentielles. L’un accompagne, l’autre soustrait.
Ce texte s’appuie sur le mémoire d’Isabelle Royer, DU Accompagnement et Soins Palliatifs, Université de Cergy-Pontoise (2017), et sur les travaux de Sylvie Fainzang, Martine Ruszniewski et Nathalie Clément Hryniewicz.
